和歌山県立医科大学 麻酔学教室"
硬膜外無痛分娩を始める前には、まず静脈点滴を行います。水分の補給が主な目的ですが、薬剤を投与するために使用することもあります。
静脈点滴を確保した後、硬膜外カテーテルを腰から入れます。カテーテルを入れる間、妊婦さんは座ったまま背中を丸めた姿勢になり、背骨の間を広くして針を入れ易くしていただきます(図2)。
安全を第一に考え、酸素投与や人工呼吸などの救急蘇生体制の整った陣痛室や分娩室で、血圧計やパルスオキシメータ(体内酸素モニター)などで産婦さんの様子を見守りながら行います。背骨と背骨の間を拡げて針を入れやすくするために、無理がない範囲で腰を丸く突き出してください。好ましい姿勢を保つため、看護スタッフが御手伝いします。
硬膜外カテーテルを入れる際には、脊髄の近くに細菌が入り感染を持ち込まないように、手術のときの麻酔と同様に処置を行う麻酔科医は帽子とマスクを着用し、滅菌した手袋をします。産婦さんの背中を消毒してから、滅菌したビニールシートを背中に掛けます。なお、カテーテル挿入時の感染予防のため、家族の同席はご遠慮させていただいていることをご理解ください。
図2 硬膜外カテーテルを入れる時の様子
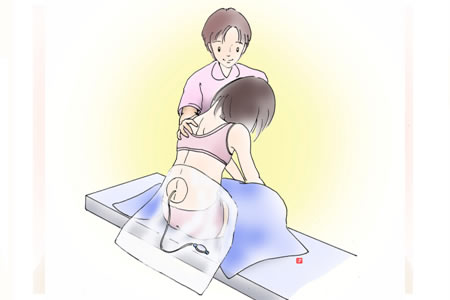
背中の皮膚に痛み止めの注射をしてから、硬膜外針といわれる特殊な針を硬膜外腔まで進めます。処置中に痛みがあれば、痛み止めの注射を追加しますのでお教えください。当センターでは、硬膜外カテーテルを挿入する前に、「くも膜下鎮痛」を行います(図1をご覧下さい)。「くも膜下鎮痛」とは硬膜の内側にある「くも膜下腔」という場所に、細い針を使って少量の麻酔薬を注入する方法で、痛みが和らぐまでの時間を短縮させることができます。先に入れた硬膜外針の中を通してくも膜下針を進めますので、背中に別の痛み止めの注射を追加する必要はありません。
くも膜下針を抜いたのち、硬膜外カテーテルを入れます。もしカテーテルを入れる途中で足や腰に電気が走ったような感覚があれば、カテーテルの向きを修正します。通常処置は数分で終了しますが、体のむくみや背骨の状態によっては時間がかかったり、まれですがカテーテルが入らない場合もあり、この場合硬膜外無痛分娩はできません。
麻酔を開始すると、30分程度で下肢が温かくなると同時に痛みが和らいできます。麻酔薬注入の直後は一時的に子宮収縮が弱くなることが知られていますが、多くの場合その後、子宮の収縮力自体はもとの強さに戻ります。「くも膜下鎮痛」で注入した麻酔は、1〜2時間後に効果が弱くなってきます。その後は出産が終わるまで、注入ポンプを用いて硬膜外カテーテルから麻酔薬を少しずつ注入し、鎮痛を維持していきます。
分娩が進行するにつれ痛みが強くなるようでしたら、注入ポンプにつながっているボタンをご自身で押して下さい。麻酔薬が追加注入され、痛みは和らぎます。ボタンは何回押しても安全なようにセットされていますので、自分でボタンを押す必要があると感じられた場合は自由にボタンを押して下さい。時々「痛みが弱いと出産できない」と勘違いして、ボタンを押さずに我慢なさる産婦さんがいらっしゃいます。少し痛みが強くなるのを感じたら、早めに注入ポンプのボタンを押していただくのが、最後まで安定して痛みをコントロールするためのコツです。子宮が規則的に収縮し、タイミングを合わせて自分で「いきむ」ことができれば出産は間近です。この「いきみ」のタイミングをうまくつかめない場合は看護スタッフがお手伝いします。
出産後、分娩に関する処置がすべて終わるまで麻酔薬の注入を続けます。その後硬膜外カテーテルを抜去しますが、その際には間違いなくカテーテル全体が切断されることなく抜去されたことを確認します。
|TOP|



